Hipertensão arterial
A hipertensão arterial é, geralmente, uma afecção sem sintomas na qual a elevação anormal da pressão dentro das artérias aumenta o risco de perturbações como o AVC, a ruptura de um aneurisma, uma insuficiência cardíaca, um enfarte do miocárdio e lesões do rim.Chama-se-lhe "o assassino silencioso" porque, geralmente não causa sintomas durante muitos anos (até que lesiona um órgão vital).
A hipertensão arterial afeta muitos milhões de pessoas com uma diferença notória conforme a origem étnica. Por exemplo, nos Estados Unidos, onde afecta mais de 50 milhões de pessoas, 38 % dos adultos negros sofrem de hipertensão, em comparação com 29 % de brancos. Perante um nível determinado de pressão arterial, as consequências da hipertensão são mais graves nas pessoas de raça negra.
Nos países desenvolvidos, calcula-se que só se diagnostica esta perturbação em dois de cada três indivíduos que dela sofrem, e só 75 % deles recebem tratamento farmacológico, e este só é adequado em 45 % dos casos.
Quando se mede a pressão arterial, registam-se dois valores. O mais elevado produz-se quando o coração se contrai (sístole); o mais baixo corresponde à relaxamento cardíaco(diástole). A pressão arterial transcreve-se como a pressão sistólica seguida de uma barra e, em seguida, a pressão diastólica [por exemplo, 120/80 mmHg (milímetros de mercúrio)]. Esta medição seria lida como "cento e vinte por oitenta".
A pressão arterial elevada define-se como uma pressão sistólica em repouso superior ou igual a
Na hipertensão sistólica isolada, a pressão sistólica é superior ou igual a 140 mmHg, mas a diastólica é menor que 90 mmHg (isto é, esta última mantém-se normal).
A hipertensão sistólica isolada é sempre mais frequente na idade avançada. Quase em todas as pessoas a pressão arterial aumenta com a idade, com uma pressão sistólica que aumenta até os 80 anos pelo menos e uma pressão diastólica que aumenta até aos
A hipertensão maligna é uma pressão arterial muito elevada que, se não for tratada, costuma provocar a morte num período de
Controle da pressão arterial
A elevação da pressão nas artérias pode dever-se a vários mecanismos. Por exemplo, o coração pode bombear com mais força e aumentar o volume de sangue que expulsa em cada batimento. Outra possibilidade é que as grandes artérias percam a sua flexibilidade normal e se tornem rígidas, de modo a não poderem expandir-se quando o coração bombeia sangue através delas. Por esta razão, o sangue proveniente de cada batimento vê-se forçado a passar por um espaço menor do que o normal e a pressão aumenta. Isto é o que acontece aos idosos cujas paredes arteriais se tornaram grossas e rígidas devido à arteriosclerose.
A pressão arterial aumenta de forma similar na vasoconstrição [quando as artérias minúsculas (arteríolas) se contraem temporariamente pela estimulação dos nervos ou dos hormonios circulantes]. Por último, a pressão arterial pode aumentar se incrementar o afluxo de líquido ao sistema circulatório. Esta situação verifica-se quando os rins funcionam mal e não são capazes de eliminar sal e água em quantidade suficiente. O resultado é que o volume de sangue aumenta e, como consequência, aumenta a pressão arterial.
Pelo contrário, se a função de bombeamento do coração diminui, se as artérias estão dilatadas ou se se perde líquido do sistema, a pressão desce. As modificações destes factores são regidas por alterações no funcionamento renal e no sistema nervoso autónomo (a parte do sistema nervoso que regula várias funções do organismo de forma automática).
O sistema nervoso simpático, que faz parte do sistema nervoso autónomo, é responsável pelo aumento temporário da pressão arterial quando o organismo reage diante de uma ameaça. O sistema nervoso simpático incrementa a frequência e a força dos batimentos cardíacos. Produz também uma contração da maioria das arteríolas, mas, em contrapartida, dilata as de certas zonas, como as dos músculos, onde é necessário um maior fornecimento de sangue. Além disso, o sistema nervoso simpático diminui a eliminação de sal e de água pelo rim e, como consequência, aumenta o volume de sangue. Deste modo, produz a libertação dos hormonios adrenalina (epinefrina) e noradrenalina (norepinefrina), que estimulam o coração e os vasos sanguíneos.
Por outro lado, os rins controlam a pressão arterial de vários modos. Se a pressão arterial se eleva, aumenta a eliminação de sal e de água, o que faz descer o volume de sangue e normaliza a pressão arterial. Ao contrário, se a pressão arterial diminui, os rins reduzem a eliminação de sal e de água; em consequência, o volume sanguíneo aumenta e a pressão arterial volta aos seus valores normais. Os rins também podem aumentar a pressão arterial, secretando uma enzima denominado renina, que estimula a secreção de um hormonio chamado angiotensina, a qual, por sua vez, desencadeia a libertação de aldosterona.
Dado que os rins são importantes para controlar a pressão arterial, muitas doenças e anomalias renais elevam a pressão arterial. Por exemplo, um estreitamento da artéria que alimenta um dos rins (estenose da artéria renal) pode causar hipertensão. De igual modo, inflamações renais de vários tipos e a lesão de um ou de ambos os rins também causam efeitos similares.
Sempre que, por qualquer causa, se verifique um aumento da pressão arterial, desencadeia-se um mecanismo de compensação que neutraliza e mantém a pressão a níveis normais. Portanto, um aumento do volume de sangue bombeado pelo coração que tende a aumentar a pressão arterial faz com que os vasos sanguíneos se dilatem e que os rins aumentem a eliminação de sal e de água, o que tende a reduzir a pressão arterial. No entanto, em caso de arteriosclerose, as artérias tornam-se rígidas e não podem dilatar-se, e por isso a pressão arterial não desce aos seus níveis normais. As alterações arterioscleróticas nos rins podem alterar a sua capacidade para eliminar sal e água, o que tende a aumentar a pressão arterial.
Causas
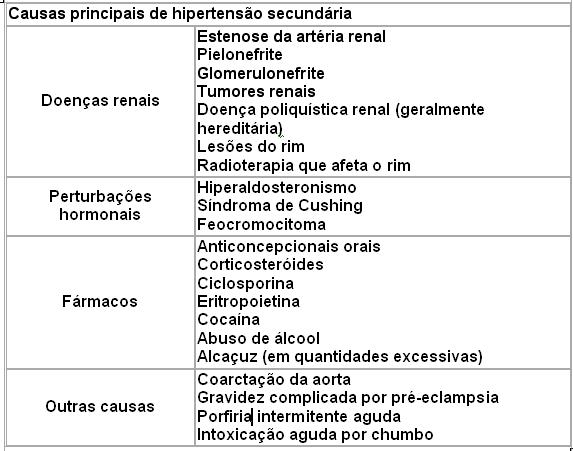
Quando a causa é conhecida, a afecção denomina-se hipertensão secundária. Entre 5 % e 10 % dos casos de hipertensão arterial têm como causa uma doença renal. Entre 1 % e 2 % têm a sua origem numa perturbação hormonal ou no uso de certos fármacos, como os anticoncepcionais orais (pílulas para o controle da natalidade). Uma causa pouco frequente de hipertensão arterial é o feocromocitoma, um tumor das glândulas supra-renais que secreta os hormonios adrenalina e noradrenalina.
A obesidade, um hábito de vida sedentária, o stress e o consumo excessivo de álcool ou de sal são, provavelmente, factores de risco no aparecimento da hipertensão arterial em pessoas que possuem uma sensibilidade hereditária. O stress tende a fazer com que a pressão arterial aumente temporariamente, mas, de um modo geral, regressa à normalidade uma vez que ele tenha desaparecido. Isto explica a «hipertensão do jaleco branco», na qual o stress causado por uma ida ao consultório do médico faz com que a pressão arterial suba o suficiente para que se faça o diagnóstico da hipertensão em alguém que, noutros momentos, teria uma pressão arterial normal. Julga-se que, nas pessoas com esta tendência, estes breves aumentos da pressão causam lesões que, finalmente, provocam uma hipertensão arterial permanente, inclusive quando o stress desaparece. No entanto, esta teoria segundo a qual os aumentos transitórios da pressão arterial podem dar lugar a uma pressão elevada de forma permanente não foi demonstrada.
Sintomas
Embora as pessoas com uma pressão arterial elevada possam ter estes sintomas, eles também podem aparecer com a mesma frequência em indivíduos com uma pressão arterial normal.
No caso de uma hipertensão arterial grave ou de longa duração que não receba tratamento, os sintomas como cefaleias, fadiga, náuseas, vómitos, dispneia, desassossego e visão esfumada verificam-se devido a lesões no cérebro, nos olhos, no coração e nos rins. Às vezes, as pessoas com hipertensão arterial grave desenvolvem sonolência e inclusive coma por edema cerebral (acumulação anormal de líquido no cérebro). Este quadro, chamado encefalopatia hipertensiva, requer um tratamento urgente.
Diagnóstico
Quando se tiver estabelecido o diagnóstico de hipertensão arterial, habitualmente avaliam-se os seus efeitos sobre os órgãos principais, sobretudo os vasos sanguíneos, o coração, o cérebro e os rins. A retina (a membrana sensível à luz que reveste a superfície interna da parte posterior do olho) é o único lugar onde se podem observar directamente os efeitos da hipertensão arterial sobre as arteríolas. Julga-se que as alterações na retina são semelhantes às dos vasos sanguíneos de qualquer outra parte do organismo, como os rins. Para examinar a retina, utiliza-se um oftalmoscópio (um instrumento que permite visualizar o interior do olho). O grau de deterioração da retina (retinopatia) permite classificar a gravidade da hipertensão arterial.
As alterações no coração (particularmente uma dilatação devido ao aumento de trabalho requerido para bombear sangue a uma pressão elevada) detectam-se com um eletrocardiograma e uma radiografia do tórax. Nas fases iniciais, é mais útil o ecocardiograma (um exame que utiliza ulta-sons para obter uma imagem do coração). Um ruído anómalo, denominado o quarto ruído cardíaco, que se ausculta com um fonendoscópio, é uma das primeiras alterações cardíacas causadas pela hipertensão.
As lesões iniciais do rim detectam-se através de uma análise da urina. A presença de células sanguíneas e albumina (um tipo de proteína) na urina, por exemplo, pode indicar a presença de tal afecção.
É, igualmente, necessário procurar a causa da pressão arterial elevada, sobretudo se o doente é jovem, mesmo quando a causa é identificada em menos de 10 % dos casos. Quanto mais elevada for a pressão arterial e mais jovem for o doente, mais aprofundada deve ser a pesquisa da causa. A avaliação inclui radiografias e estudos dos rins com isótopos radioactivos, uma radiografia do tórax e determinações de certas hormonas no sangue e na urina.
Para detectar um problema real, toma-se como ponto de partida a história clínica, insistindo em problemas renais prévios. Durante o exame físico, explora-se a zona do abdómen por cima dos rins para detectar a presença de dor. Com um fonendoscópio sobre o abdómen, tenta-se localizar a presença de um ruído anormal (som que o sangue produz ao atravessar um estreitamento da artéria que alimenta o rim). Por último, envia-se uma amostra de urina para o laboratório para a sua análise e, se for necessário, efectuam-se radiografias ou ecografias com o fim de conhecer o grau de fornecimento de sangue ao rim, assim como outras provas renais.
Quando a causa é um feocromocitoma, aparecem na urina os produtos de decomposição das hormonas adrenalina e noradrenalina. Habitualmente, estas hormonas também produzem várias combinações de sintomas, como cefaleias intensas, ansiedade, sensação de batimentos rápidos e irregulares (palpitações), suor excessivo, tremor e palidez.
Podem detectar-se outras causas raras de hipertensão arterial com certos exames sistemáticos. Por exemplo, a medição da concentração de potássio no sangue facilita a detecção do hiperaldosteronismo e a determinação da pressão arterial em ambos os braços e pernas ajuda a detectar uma coarctação da aorta.
Medição da pressão arterial  |
Prognóstico
Quando a pressão arterial elevada não é tratada, aumenta o risco de se desenvolver uma doença cardíaca (como a insuficiência cardíaca ou um enfarte de miocárdio), uma insuficiência renal e um AVC (acidente vascular cerebral) numa idade jovem. A hipertensão arterial é o factor de risco mais importante de AVC e é também um dos três factores principais de risco de enfarte do miocárdio, juntamente com o hábito de fumar e os valores de colesterol elevados. Os tratamentos que fazem descer a pressão arterial elevada diminuem o risco de AVC e de insuficiência cardíaca. Também diminui o risco de enfarte, embora não de forma tão clara. Menos de 5 % dos doentes com hipertensão maligna sem tratamento sobrevivem mais de um ano.
| Principais "órgãos-alvo" da hipertensão arterial Os principais «órgãos-alvo» são o cérebro, o coração, as grandes artérias e os rins. O exame adequado da retina através de um oftalmoscópio permite observar alterações secundárias à hipertensão. |
Tratamento
No caso de excesso de peso e de pressão arterial elevada, aconselha-se reduzir o peso até ao seu nível ideal. Deste modo, são importantes as alterações na dieta em pessoas com diabetes, que são obesas ou que têm valores de colesterol altos, para manter um bom estado de saúde cardiovascular
É aconselhável que as pessoas com pressão arterial elevada controlem a sua pressão no seu próprio domicílio. Essas pessoas provavelmente estarão mais dispostas a seguir as recomendações do médico em relação ao tratamento.
Tratamento farmacológico
Os especialistas não se puseram de acordo sobre quanto se deve diminuir a pressão arterial durante o tratamento ou sobre quando e quanto se deve tratar a hipertensão no estádio 1 (ligeira). Mas há, na verdade, um acordo geral sobre o facto de que, quanto mais elevada for a pressão arterial, maiores serão os riscos (inclusive quando os níveis se encontram dentro da escala normal). Por isso, alguns especialistas sublinham que qualquer aumento, mesmo pequeno, deve ser tratado e que quanto mais se conseguir fazer descer a pressão, melhor. Em contrapartida, outros sustentam que o tratamento da pressão arterial abaixo de um certo nível pode fazer aumentar os riscos de enfarte e de morte súbita em vez de reduzi-los, sobretudo no caso de doença das artérias coronárias.
Diversos tipos de fármacos reduzem a pressão arterial através de mecanismos diferentes. Por isso, alguns médicos costumam utilizar um tratamento escalonado. Inicia-se com um fármaco ao qual se juntam outros quando for necessário. Também se pode efectuar uma aproximação sequencial: prescreve-se um fármaco e, se não for eficaz, interrompe-se e administra-se outro. Ao escolher um fármaco, consideram-se factores como: a idade, o sexo e a etnia do doente, o grau de gravidade da hipertensão, a presença de outras perturbações, como diabetes ou valores elevados de colesterol, os efeitos secundários prováveis (que variam de um fármaco para outro) e os custos dos fármacos e das análises necessárias para controlar a sua segurança.
Habitualmente, os doentes toleram bem os fármacos anti-hipertensivos que se lhes prescrevem. Mas qualquer fármaco anti-hipertensivo pode provocar efeitos secundários. Deste modo, se estes aparecerem, dever-se-á informar disso o médico para que ajuste a dose ou mude o fármaco.
Os diuréticos tiazídicos são, com frequência, o primeiro fármaco que se administra para tratar a hipertensão. Os diuréticos ajudam os rins a eliminar sal e água e diminuem o volume de líquidos em todo o organismo, reduzindo desse modo a pressão arterial. Os diuréticos também dilatam os vasos sanguíneos. Devido ao facto de provocarem uma perda de potássio pela urina, às vezes devem ser administrados conjuntamente suplementos de potássio ou fármacos que retenham potássio. Estes fármacos são particularmente úteis em pessoas de etnia negra, de idade avançada, em obesos e em pessoas que sofram de insuficiência cardíaca ou renal crónica.
Os bloqueadores adrenérgicos (um grupo de fármacos que incluem os bloqueadores alfa, os betabloqueadores e o bloqueador alfa-beta labetalol) bloqueiam os efeitos do sistema nervoso simpático, o sistema que responde rapidamente ao stress aumentando a pressão arterial.
Os bloqueadores adrenérgicos mais utilizados, os betabloqueadores, são especialmente úteis nos indivíduos de etnia branca, nas pessoas jovens e nas que sofreram um enfarte de miocárdio ou que têm ritmos cardíacos acelerados, angina de peito ou enxaqueca.
Os inibidores do enzima conversor da angiotensina diminuem a pressão arterial dilatando as artérias. São particularmente úteis nos indivíduos brancos, nas pessoas jovens e nas que sofrem de insuficiência cardíaca, nas que apresentam proteínas na urina devido a uma doença renal crónica ou a uma doença renal pela diabetes e nos jovens que manifestam impotência como resultado de um efeito secundário produzido pela ingestão de outro fármaco.
Os bloqueadores da angiotensina II diminuem a pressão arterial através de um mecanismo semelhante (mas mais directo) ao dos inibidores do enzima conversor da angiotensina. Devido ao modo como actuam, os bloqueadores da angiotensina II parecem causar menos efeitos secundários.
Os antagonistas do cálcio provocam a dilatação dos vasos sanguíneos por um mecanismo completamente diferente. São particularmente úteis nas pessoas de etnia negra, de idade avançada e nas que sofrem de angina de peito (dor no peito), de certos tipos de arritmias ou de enxaqueca. Relatórios recentes sugerem que a administração de antagonistas do cálcio de acção curta aumenta o risco de morte por enfarte, mas não há estudos que sugiram esse efeito para os antagonistas do cálcio de acção prolongada.
Os vasodilatadores directos dilatam os vasos sanguíneos através de outro mecanismo. Um fármaco deste tipo quase nunca se utiliza isolado; costuma utilizar-se como um segundo fármaco quando o outro sozinho não diminui suficientemente a pressão arterial.
As urgências hipertensivas, como, por exemplo, a hipertensão maligna, requerem uma diminuição rápida da pressão arterial. Existem diversos fármacos que diminuem a pressão arterial com rapidez; a maioria administra-se por via endovenosa. Estes fármacos compreendem o diazóxido, o nitroprussiato, a nitroglicerina e o labetalol. A nifedipina, um antagonista do cálcio, é de acção muito rápida e administra-se por via oral; no entanto, pode causar hipertensão, de modo que é necessário controlar rigorosamente os seus efeitos.
Tratamento da hipertensão secundária
O tratamento da hipertensão secundária depende da causa do aumento da pressão arterial. O tratamento de uma doença renal pode, por vezes, normalizar a pressão arterial ou ao menos reduzi-la, de modo que neste último caso o tratamento farmacológico seja mais eficaz. Uma artéria obstruída que chega ao rim pode dilatar-se através da inserção de um cateter com um balão que depois se enche. Também pode solucionar-se através de uma cirurgia derivativa do segmento estreitado; este tipo de cirurgia cura, com frequência, a hipertensão. Os tumores que provocam a hipertensão arterial, como os feocromocitomas, geralmente podem extirpar-se cirurgicamente.


Nenhum comentário:
Postar um comentário
Seu comentário passará por moderação.